【総説】自閉スペクトラム症研究におけるポリジェニック・リスク・スコアの利用
本記事は、和光純薬時報 Vol.91 No.3(2023年7月号)において、浜松医科大学 子どものこころの発達研究センター1)、大阪大学大学院 大阪大学・金沢大学・浜松医科大学・千葉大学・福井大学 連合小児発達学研究科2) 土屋 賢治様1),2)に執筆いただいたものです。
自閉スペクトラム症(ASD)とは?
米国精神医学会の診断基準DSM-5において、自閉スペクトラム症(Autism spectrum disorder、以下ASD)は、神経発達症群の一つとして分類されている。ASDの診断に利用できる生物学的指標はなく、症状または行動をたよりに診断する。診断の根拠として「社会相互性と意思伝達の障害」および「狭い興味や反復的な行動様式」という2つの症状群が知られている。社会相互性と意思伝達の障害には「会話を維持・発展させられない」「感情を共有しない」「視線や身振りが少ない」「同年代の友だちへの興味が薄い」などの行動が、狭い興味や反復的な行動様式には「反復的な動きや遊びを好む」「変化を嫌い、同じやり方を好む」「一般的でない対象に没頭する」などの行動が含まれる。2つの症状群が確認され、かつ、そのために家庭や社会で機能障害(functional impairment)を生ずるのであれば、医師によりASDと診断されうる。ASDを示唆する特徴は1歳より前からあらわれ、早ければ1~2歳でも診断可能である1)。ASDにおいては、中枢神経系の成熟の遅れを反映した機能発達の遅れ(delay in the development of function)が通常観察される2)。ここでいう機能(function)とは、子どもの症状や行動をかたちづくる神経学的・発達学的な要素をさし、粗大運動機能、微細運動機能、表出言語機能、受容言語機能、社会認知機能などのように整理される。したがって、ASDの臨床は、診断の確定に先立つ機能発達の遅れや機能障害の観察が出発点となる3)。ASDにおける診断、症状群、機能障害、機能発達の遅れの関係性を図1に示した。
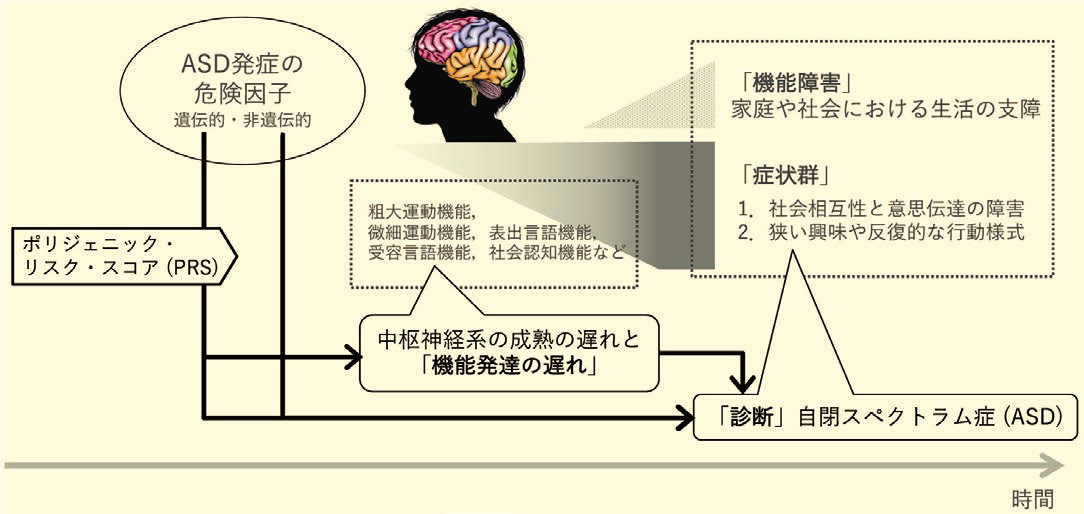
ASDにおける機能発達の遅れ
ASD児は乳幼児期に、その多くが、表出言語機能の発達の遅れ、すなわち「発語の遅れ」を示す。では、「発語の遅れ」とは、ASDの診断を予測する兆候なのだろうか。
Landaら4, 5)は、ASD児の同胞かつASD診断が確定していない6ヶ月齢の児を集め、その機能発達を縦断的に追跡しながらASD発症の有無の観測を行う、いわゆる「前向き」縦断研究を行った。その結果、のちにASDを発症する児は、「発語の遅れ」に先行する1歳すこし前ごろから受容言語機能(ことばを理解する機能)の発達の遅れが、徐々に、共通して生ずることが分かった。この知見は、実際の臨床的観察と極めてよく一致する。のちにASDと診断される児は、他者の発する言葉にあまり関心を示さない。聞いているように見えるのは、自分の関心のあるおもちゃの話をするときだけである。したがって、理解可能な語彙が増えにくい。語彙が少なければ話せる・使える語彙も限られるので、受容言語機能の遅れが表出言語機能の遅れに先行するという理屈がたつ。
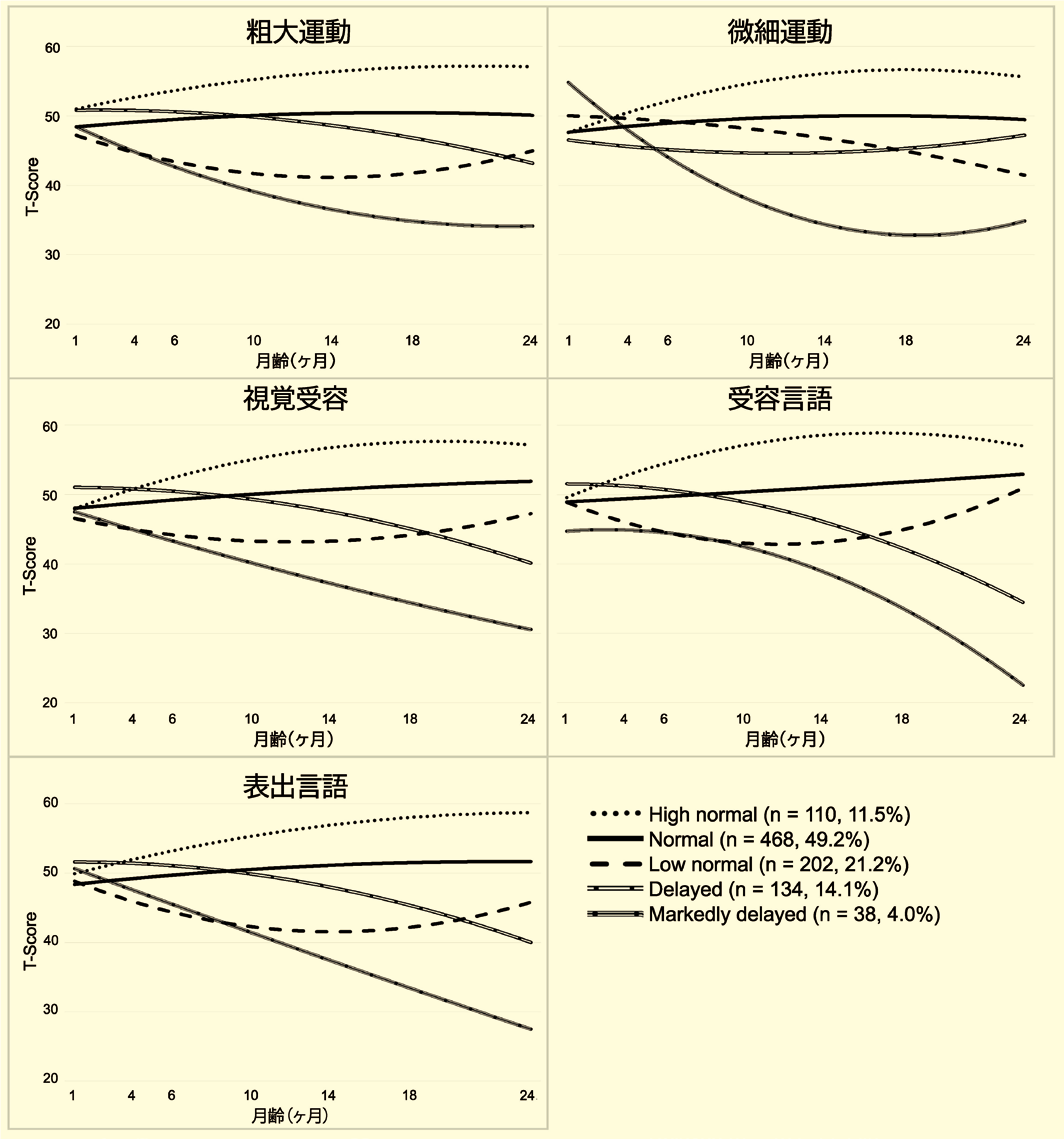
筆者ら6)は、Landaらの方法を拡張し、ASD児の同胞に限定されない一般人口の952名の新生児を追跡する縦断研究を行った(浜松母と子の出生コホート)6, 7)。その結果、診断に関係なく、児の5人に1人に機能発達の遅れがみられ、その遅れは、受容言語機能のみならず、粗大運動機能、視覚受容機能、表出言語機能に観察された(図2)。また、この遅れがあると、のちにASDと診断されるリスクが高いことが分かった8)。
先行研究は、ASDが突如始まるものではなく、診断に先行するさまざまな領域の機能発達の遅れとつながっていることを示唆している。
ここで、話を前に進めてみたい。ASDの発症をもたらす危険因子は、同時に、中枢神経系の成熟の遅れ・機能発達の遅れの危険因子たりうるだろうか(図1)。
ポリジェニック・リスク・スコアから考えるASD
ASDの発症は多因子による。多数の非遺伝的・環境的危険因子の関与が報告されている一方9)、遺伝的危険因子の関与も確実であり、頻度が低いが効果量の大きいrare variantと、小さな効果量をもつ多数のcommon variantが協働的に関与する10, 11)。多くの研究がrare variantの関与を明らかにしており、結果が一貫している遺伝子が100程度に絞られている12)。しかし、common variantがもたらす効果の解明は遅れている10)。近年、common variantのASDリスクへの寄与を明らかにするためにポリジェニック・リスク・スコア(Polygenic Risk Score : PRS)が用いられるようになった。PRSとは、common variantがもたらす疾患へのリスクを個人ごとに効果の重みづけを与えながら算出した数値、すなわち「遺伝リスクにもとづく疾患への『罹りやすさ』」の指標である13)。さきごろ、ヨーロッパと米国の大規模コンソーシアムが、ASD発症リスクに対するASD-PRS(ASDの遺伝リスクに基づくASDへの『罹りやすさ』)の影響を検討したところである。だが、ASD-PRSが小児期の機能発達の遅れをもたらすかどうかについては、検討されていなかった(図1)。
浜松母と子の出生コホート研究の試み
筆者らは一般人口におけるASD児の機能発達の経過・軌跡を明らかにすることを目的に、2007年、浜松母と子の出生コホート研究(HBC Study)を立ち上げた。浜松医科大学医学部附属病院産科外来および浜松市浜北区の1産院を2007年11月19日~2011年3月31日に妊婦健診で訪れた全女性を参加候補者とし、同意の得られた女性とその児(母1138名、児1258名)を対象としている。出生後2歳までに8回、それ以降16歳までに7回の直接観察を行いながら、各時点における機能発達、およびそれぞれの時点の共変量の計測を行ってきた。筆者らはHBC Studyを利用して、1~2歳における機能発達を小児発達コンポジットスケール(さまざまな領域の機能発達をIQのような簡便な標準化数値に置換する尺度)であるMullen Scales of Early Learning(MSEL)14)で評価し、6歳におけるASD症状の評価を自閉症観察尺度第2版(ADOS-2)日本語版15)で評価した。
HBC Studyでは、行動学的計測に加えて生物検体の収集も行っている。出生時の臍帯血を全例で収集し、その血清・血漿をもちいてタンパク、脂質などの物質の計測を行った。2~4歳では児の口腔内粘膜細胞を擦過して収集、ゲノムDNAを抽出して安定した状態で保管している(Isohelix DNA Buccal Swabs)。ゲノムDNAのジェノタイピングには、日本人において1%以上の頻度で出現する65万箇所のSNPを読み取るジャポニカ・アレイ® v216)を採用し、得られた情報を電子的に保管している。本研究では、BEAGLE 5.0を用いて「1000人ゲノムプロジェクト」をもとにインピュテーション(欠損値補完)を行い、約560万カ所のSNPとして解析を行った。ASD-PRSの計算にあたっては、北米のPsychiatric Genome Consortium(https://www.med.unc. edu/pgc/)をレファレンス・パネルとし、p値が5×10−8から1をとる間でもっとも大きなR2値が得られる最適PRSを計算した。
結 果
解析対象である734名(女:男=357:377)の児において、ASD-PRSとASDの症状スコアとの間に関連が観察された(R2=.024、p=.03)。また、ASD-PRSと1~2歳における機能発達のスコアを領域ごとに検討したところ、粗大運動機能(R2=.015、p=.01)、受容言語機能(R2=.014、p=.02)で関連が見られ、微細運動機能、視覚受容機能、表出言語機能では関連が認められなかった(p値は多重比較補正済み)。
考 察
1.結果の意味すること
一般の小児において、ASD-PRSは6歳におけるASD症状を説明し、かつ、1~2歳における機能発達の遅れを説明した。乳幼児期の機能発達の遅れのなかでも、粗大運動機能および受容言語機能における機能発達の遅れに、ASDと共通の生物学的基盤があることが示唆された。日本全国で広く行われている乳幼児健康診査(乳幼児健診)のうち、1歳6ヶ月健診は最も受診率の高い重要な診査の機会である。これまでの臨床では、ASDの早期兆候と目され、多くの保護者も気づきやすい表出言語機能の発達の遅れ(いわゆる「発語の遅れ」)に注意が集まっていた。すなわち、発語の遅れこそがASDの重要な予測因子であると考えられがちであるが、一方で発語の遅れが目立たないとASDの可能性は低いという判断がされやすい傾向にある。筆者らの成果は、1歳6ヶ月健診において、「発語の遅れ」よりむしろ粗大運動機能および受容言語機能にも十分に注意を払う必要性を示唆した17)。
2.なぜ出生コホートを利用した縦断研究が必要だったのか?
縦断研究は時間・経費の両面で効率がよくない。しかし、曝露条件の異なる2つの集団を追跡し、疾患の発生率を比較すると、曝露と疾患との関連の探索を通じて因果関係へのヒントが得られる。本研究で得られた知見は、症例対照研究から得られる知見よりも、科学的な質が高い。また、1~2歳と6歳の2度の行動学的予後を診断確定の有無によらず同一の児において幅広く検討できたことは、ASDに必発する診断確定前の機能発達の遅れそのものがASDの本質であることを強く示唆する点で、画期的である。近年のASD診断研究もこの考え方に支持を与えている3)。
3.方法の批判と今後の展開
ASD-PRSの計算において日本人のASDゲノムパネルがないため、北米のものを利用する以外の方法がなかったのは、この研究の大きな限界でもある。一方で、ASDの遺伝的リスクを0・1の二値ではなく連続変数として評価できるのは画期的である。たとえば、遺伝的リスクの詳細な定量化を通じて、ASDに個別化医療の道筋がみえる可能性がある。また、個人における遺伝的リスクと環境的危険因子との交互作用によってASDの発症リスクが変化するかどうかの理解を通じて、ASDの発症メカニズムにより深い理解が得られる可能性もある。
参考文献
- Zwaigenbaum, L. et al. : Pediatrics., 136 Suppl 1, S10-40 (2015).
- Thapar, A. et al. : "Rutter's Child and Adolescent Psychiatry. 6th Edition" ed. John Wiley & Sons, Ltd., Oxford, UK. p. 30-40 (2015).
- Lord, C. et al. : Am. J. Med. Genet. C. Semin. Med. Genet., 169 (2), 198-208 (2015).
- Landa, R. et al. : Journal of Child Psychology and Psychiatry and Allied Disciplines, 47(6), 629-38 (2006).
- Landa, R.J. et al. : Child Development, 84(2), 429-42 (2013).
- Nishimura, T. et al. : International Journal of Epidemiology, 45 (2), 543-53 (2016).
- Takagai, S. et al. : International Journal of Epidemiology, 45 (2), 333-42 (2016).
- Nishimura, T. et al. : Epidemiology, 30 Suppl 1, S9-S14 (2019).
- Kim, J.Y. et al. : Lancet Psychiatry, 6 (7), 590-600 (2019).
- Warrier, V. et al. : Nature Genetics, 54 (9), 1293-1304 (2022).
- Wang, T. et al. : Trends in Genetics, 38 (9), 895-903 (2022).
- Satterstrom, F. K. et al. : Cell, 180 (3), 568-84 e23 (2020).
- Khera, A.V. et al. : Nature Genetics, 50 (9), 1219-24 (2018).
- Mullen, E.M. : "Mullen Scales of Early Learning : AGS Edition.", Pearson Assessments Minneapolis, MN (1995).
- Lord, C. et al. : 「ADOS-2日本語版」黒田美保,稲田尚子監修・監訳、金子書房 (2015).
- Kawai, Y. et al. : Journal of Human Genetics, 60 (10), 581-7 (2015).
- Takahashi, N. et al. : JAMA Network Open., 3 (2), e1921644 (2020).
用語解説;
神経発達症(発達障がい)と自閉スペクトラム症
神経発達症群とは、米国精神医学会の診断・統計マニュアルDSM-5によると、脳や中枢神経系の成長・発達に関する不全のカテゴリー群であり、知的能力障害群、コミュニケーション症群、自閉スペクトラム症(ASD)、注意欠如・多動症(ADHD)、限局性学習症、運動症群、チック症群、その他の神経発達症群を含む。「発達障がい」は行政用語であり、神経発達症(群)とほぼ同義。
2013年のDSMの改訂により、アスペルガー障害、自閉性障害などのサブカテゴリーを含む広汎性発達障害という診断名は自閉スペクトラム症(ASD)に統合された。




